Одышка при сердечной недостаточности что делать лечение препараты
Одышка при сердечной недостаточности что делать лечение препараты
Вызвать одышку могут разные причины, но чаще всего это болезни:
— легких: хронический обструктивный бронхит, бронхиальная астма, туберкулез, рак легких, плевриты и т.д.
— грудного отдела позвоночника: кифоз, сколиоз, метеоризм, грудной остеохондроз и радикулит.
— сердечно-сосудистой системы: порок сердца, анемия, сердечная недостаточность, полицитемия, тромбоэмболия легочной артерии и т.д.
— эндокринной системы: нарушение работы щитовидной железы, ожирение и истощение.
— нервной системы: истерические нервозы, опухоли мозга, инсульты и другие психические заболевания.
Лечение одышки для каждого больного индивидуальное, универсального лекарства от одышки для всех нет и не может быть. Однако всех людей, страдающих одышкой, объединяет одно, это боязнь начала приступов удушья при контакте с аллергенами, ходьбе или других видах физической нагрузки. Поэтому как «средство скорой помощи» для предотвращения приступов одышки рекомендуется всегда иметь с собой ингалятор с препаратом, который назначает врач.
В ингаляторах, применяемых для устранения спазма бронхов и их расширения, могут содержаться следующие группы лекарств:
1. Препараты быстрого действия. По длительности действия лекарства от одышки могут быть быстрого и длительного действия. К препаратам быстрого действия относятся: сальбутомол, вентолин, тербуталин, фенотерол и беротек. В дозированных аэрозолях в одной дозе содержится 0,1-0,25 мг лекарства. Препараты быстрого действия применяются для быстрого снятия признаков удушья и предотвращения их начала. Ингаляторы с препаратами быстрого действия не рекомендуется применять чаще 4-х раз в сутки. Потребность в частом применении препарата свидетельствует об ухудшении течения заболевания.
2. Препараты длительного действия. Эти препараты чаще всего назначаются при необходимости постоянного контроля над приступами одышки, например, при хронических формах астмы. Они помогают не только предотвратить развитие бронхостеноза, но и не допустить дальнейшего развития воспалительных процессов в дыхательных путях. Препараты длительного действия надо применять ежедневно в течение периода, который назначает врач. К ним относятся сальтос, вольмакс, форматерол, оксис, форадил, клебутерол и сальметерол. В дозированных ингаляторах в одной дозе содержится 0,02- 0,09 мг лекарства, но некоторые препараты длительного действия выпускается только в виде таблеток.
3. Комбинированные препараты. В дозированных аэрозолях могут использоваться одновременно противовоспалительные препараты и лекарства, вызывающие расслабление мышц бронхов. Их называют комбинированными ингаляторами. Наиболее популярные среди них беродуал и дитек. Эти препараты в своем составе содержат препараты, предотвращающие бронхоспазмы и блокирующие выработку воспалительной слизи. За счет такого действия достигается эффективность препарата на более длительный срок, а назначаются они в основном для лечения одышки при обструктивном бронхите и астме.
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
— Вернуться в оглавление раздела «Пульмонология»
О сердце
Одышка — грозный симптом, часто возникающий при заболеваниях сердца. Что указывает на сердечную патологию, какие меры нужно принимать и как уберечь себя от одышки при хронических заболеваниях — рассказываем в нашей статье.
Одышка при сердечной недостаточности
Одышка признана одним из первых симптомов сердечной недостаточности. При этом состоянии сердце теряет способность перекачивать кровь с нужной силой. Кровь застаивается в легких, эластичность легочной ткани уменьшается, а участвующая в газообмене поверхность — сокращается. Органы и ткани ощущают нехватку кислорода, и дыхательный центр «отдает команду» дышать глубже и чаще.
Самое важное при сердечной недостаточности — найти причину и принять меры, чтобы вылечить это заболевание.
О чем говорят боли в сердце и одышка
У сердечной недостаточности всегда есть объективная причина. Чаще всего это заболевания сердца, при которых нарушается функция левого желудочка. Кроме того, сердечная недостаточность развивается из-за нарушения сердечного ритма, нарушения нормальной работы клапанного аппарата, развития воспалительных процессов околосердечной сумки (перикарда) или внутренней оболочки сердца (эндокарда).
Сердечная одышка — один из ключевых признаков, указывающих на застойное заболевание сердца
Чем серьезнее проблемы с сердцем, тем заметнее будет одышка. Она становится сильнее при физических нагрузках, причем не только при фитнесе или спринтерском беге, но и во время подъема в гору или по лестнице.
Важно учитывать субъективные ощущения в моменты приступов: в грудной клетке может возникать ощущение тесноты и нехватки воздуха. Нередко появляются боли в области сердца. Одышка может ослабевать в сидячем положении и усиливаться в горизонтальном. Это тоже указывает на сердечную недостаточность.
При постепенном развитии заболевания одышка может случаться эпизодически — например, только при быстрой ходьбе в гору. Если недуг прогрессирует, ощущение нехватки кислорода нарастает. На последних стадиях декомпенсации дыхание остается учащенным при спокойном отдыхе и даже во сне.
Главные симптомы сердечной недостаточности:
Любое из этих состояний — объективный повод обратиться ко врачу!
При обследовании в сердце может прослушиваться III тон, означающий часто меняющийся сердечный ритм — врачи называют его «ритм галопа». Есть и другие второстепенные признаки. Они проявляются не у каждого больного, но в сочетании с одышкой должны насторожить врача:
Красные флаги при одышке
При усилении одышки в области сердца могут появиться режущие боли. Для подобных симптомов в медицине есть понятие «красные флаги» — тревожные признаки, когда решающими могут оказаться часы и даже минуты.
Что относится к «красным флагам» при одышке:
Дыхательным движением считается полный цикл — вдох и выдох. Норма для взрослого человека — 16 дыхательных движений в минуту. При нехватке кислорода частота дыхания растет. 24-25 дыхательных движений в минуту считаются критическим показателем, 30-32 говорят о катастрофической нехватке кислорода (гипоксии);
В любом из этих случаев следует сразу обратиться к врачу. Они указывают на развитие острых состояний — инфаркт, закупорка крупных сосудов, поражение клапанов сердца.
При появлении «красных флагов» ожидание «до вечера» или «до завтра» может стоить жизни
Сердечная одышка — лечение
Гарантированный способ справиться с одышкой — лечение основного заболевания. Чем раньше поставлен диагноз и выбрана тактика, тем быстрее пройдут одышка, боли и другие неприятные симптомы.
Когда сердечная недостаточность будет компенсирована и нарушенные функции сердца восстановятся, самочувствие постепенно придет в норму. У организма не будет необходимости учащать дыхание, чтобы насытить кровь кислородом.
Если лечение сердечной недостаточности уже начато, но одышка еще сохраняется, повышайте спортивные нагрузки постепенно, под контролем врача. Не стоит пытаться сразу одолеть марафонскую дистанцию.
Обязательно контролируйте состояние сердца и сосудов. Помните: чем больше в вашей жизни факторов риска, тем выше вероятность повторных сердечно-сосудистых заболеваний.
Сердечная одышка: причины развития и методы лечения
Сердечная одышка: причины развития и методы лечения
Одышка – признак сердечной недостаточности. Проявляются после подъема тяжестей, проведения физических занятий. У здоровых людей – временное явление, не патология. У пациентов при сердечной недостаточности одышка – частый, навязчивый, разный по видам, интенсивности и продолжительности симптом. Как правило, знак того, что нужно принимать меры, обращаться за помощью к врачам.
Сердечная одышка, виды
По классификатору сердечная одышка имеет 4-стадийное течение.
Сердечная одышка бывает 2-х видов.
Одышка, слабость становятся навязчивыми явлениями при течении хронической формы сердечной недостаточности. Возникают спазмы мелких ореол, сбой функций сердца на фоне повышенного давления в легких. Состояние начинает негативно отражаться на периферическом кровообращении, приводя к снижению насыщаемости кислородом или полном прекращении его подачи в мозг.
Особенность ХСН у пациентов – появление одышки даже в состоянии покоя. Дополнительные признаки:
Симптомы усиливаются в ночные часы на фоне перераспределения крови из полости брюшины и нижних конечностей в грудную клетку и создания излишней нагрузки на сердце, именно в лежачем положении.
Осложнения хронической сердечной недостаточности:
4 степень сердечной одышки, боли в сердце – тяжелое состояние. Пациент вынужден принимать сидячее положение, чтобы снизить проявления приступов и нагрузку на сердце. Дыхание становится прерывистым, неравномерным. Кислородное голодание, асфиксия мозга – предвестники инсульта, инфаркта.
Факторы риска
В группу риска входят люди преклонного возраста, или с диагнозами врожденный порок сердца, пролапс митрального клапана.
Спровоцировать сердечную одышку могут:
Причины возникновения
Основные причины возникновения – физиологические или кардиологические:
Симптомы
Сердечная одышка – признак недостаточности кровообращения, раздражения дыхательного центра, развития сердечной недостаточности. Если игнорировать и не обращаться к врачам, то ожидать можно:
Основной симптом при сердечной одышке – затрудненность на вдохе сначала после физических нагрузок, со временем – в состоянии покоя, лежачем положении. Дополнительные признаки:
Сердечной недостаточности характерно артопноэ (одышка в положении «лежа») или пароксизмальная форма развития при тяжелом течении болезни с появлением признаков:
Признаки указывают на застойные явления крови в малом круге кровообращения, опухание слизистой, выпот жидкости из сосуда в просвет легочных альвеол.
Диагностика
Распознать истинные причины одышки сердца может кардиолог, к которому и нужно обратиться за помощью, лечением.
Справка: Легочная и сердечная одышка – разные симптомы. При легочной – скапливается мокрота в легких, при сердечной – нарушается циркуляция крови в малом круге кровообращения.
Задача врачей – выявить первичные причины проявления и выслушать жалобы на одышку у пациентов. Диагностика – дифференциальная. Методы:
Важно составить полную картину заболевания, выявить возможные повреждения сосуда для разработки правильной лечебной тактики.
Лечение на разных этапах
Если дыхание поверхностное на фоне ОРВИ, гриппа, что часто бывает у детей, то состояние нормализуется по мере прохождения инкубационного периода основного заболевания. Но коварство вирусных инфекций — осложнения, переход воспалительного процесса на бронхи, что и приводит к нарушению дыхания, бронхоспазмам, одышке, хрипам.
Если появилась одышка при ходьбе и вызвана дыхательной недостаточностью, то основная цель – снизить нагрузку на сердце, расширить протоки бронхов для выведения скопившейся мокроты.
Если выявлены ларингоспазмы у детей с появлением одышки, как осложнения гриппозной инфекции (бронхит), приведшей к нарушению дыхательных функций, то назначается щадящая терапия:
Дополнительно проводится оксигенотерапия путем подачи увлажненного кислорода для урегулирования дыхательных функций. Пациентам рекомендована дыхательная гимнастика, физиопроцедуры.
Важно понимать, что сердечная одышка – симптом. Лечение нужно направить на устранение первопричин, приведших к состоянию. Если не удается купировать компенсировать сердечную недостаточность и устранить одышку медикаментозными средствами, то показана хирургическая операция по установке кардиостимулятора, пересадки желудочков сердца, устранение клапанных пороков.
Хирургические методы не применяются, если одышка – временное явление, а нарушения в сердечно-сосудистой системе после проведения диагностики – незначительные.
Осложнения
Опасность представляет хроническая сердечная недостаточность (ХСН), когда нарушен газообмен, обмен веществ. Если не лечить основное заболевание на раннем этапе, то одышка станет беспокоить постоянно, приведет к осложнениям:
По мере увеличения давления в легочных сосудах и малом круге кровообращения наблюдаются:
Прогноз
Одышка — не самостоятельное заболевание, но признак сердечной патологии, нарушения газообмена в легких. Избавиться от одышки невозможно, пока не будет вылечено основное заболевание. Сердечная патология приводит к смертности в случае дистрофических видоизменениях у 60% пациентов. Компенсировать недостаточность и продлить жизнь удается на начальных этапах развития.
Профилактика заболевания
Сердечная одышка связана с нарушением функций сердца. Избежать патологии можно, если:
Сердечная недостаточность, отек легких – сложные заболевания с негативными последствиями. Если появилась одышка в состоянии покоя – сигнал, что бездействовать уже нельзя. Нужно записаться на прием к врачу и пройти полную диагностику, чтобы специалист составил эффективный план лечения.
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
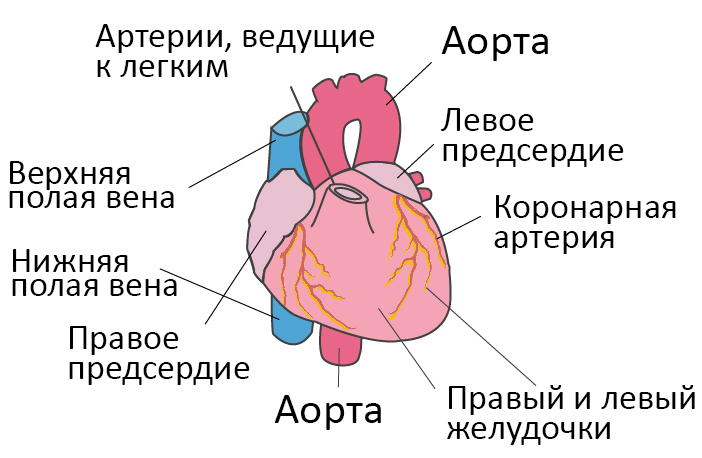
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
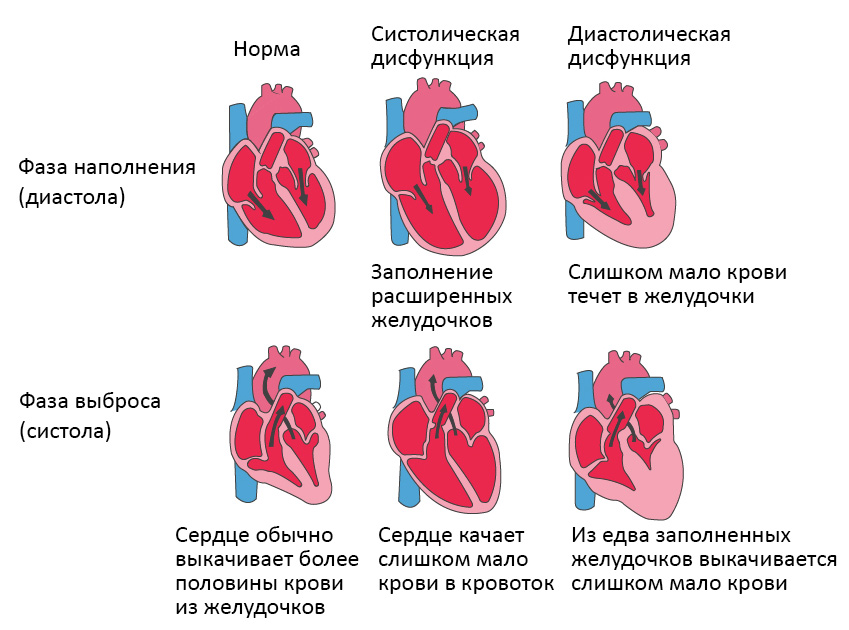
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.