Олигоартрит что это у детей
Олигоартрит у детей симптомы, типы заболевания, форум.
Что такое ювенильный идиопатический артрит?
Рассматривается наиболее распространенная форма артрита, ювенильный идиопатический артрит начинается до 16 лет и включает опухоль в одном или нескольких суставах, продолжающихся по меньшей мере шесть недель. JIA включает несколько типов артрита, ранее известных как JRA. Однако в последние годы исследователи разработали более сложное понимание различий между конкретными типами артрита, и терминология и определение болезни сдвинулись.
Одной из причин этого сдвига является то, что JRA не является, как предполагает термин, просто репликой размера пинты, которая затрагивает взрослых. На самом деле считается, что только около 10 процентов детей заболевают, что тесно отражается на ревматоидном артрите у взрослых. Исследователи также пришли к выводу, что категория JRA была слишком узкой и должна включать некоторые связанные диагнозы, такие как анкилозирующий спондилоартрит.
Ювенильный идиопатический артрит может включать в себя множество симптомов, таких как затягивание мышц и мягких тканей, эрозия кости, смещение суставов и изменения в моделях роста. Не все симптомы проявляются у детей в данном этим заболевании. Более того, симптомы JIA могут меняться изо дня в день.
Диагностика Ювенильного Идиопатического артрита.
Диагностика ювенильный идиопатический артрит основана на физическом осмотре, а также лабораторных тестах и истории болезни. Помимо наблюдения за симптомами в течение как минимум шести недель, врач вашего ребенка будет ждать, чтобы увидеть, как симптомы проявляются в течение первых шести месяцев после начала. Количество суставов, затронутых в течение первых шести месяцев, определяет диагноз. Кроме того, критерии ювенильный идиопатический артрит также основаны на других результатах, таких как результаты анализа крови на ревматоидный фактор, чтобы помочь дальше диагностировать детей в подгруппах ювенильного идиопатического артрита.
Существует девять типов юношеского идиопатического артрита. Ниже приведены описания каждого из них:
1. Олигоартрит.
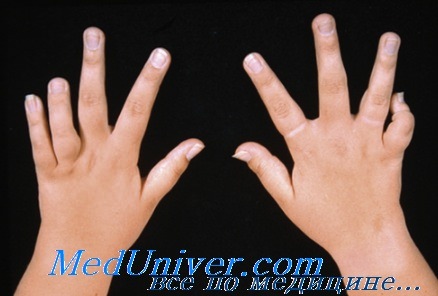
Этот тип артрита, диагностируется, когда четыре или меньше суставов заболевают в течение первых шести месяцев. Это особенно характерно для кавказских детей и составляет около 40 процентов новых случаев ювенильного идиопатического артрита в этой группе. Девочки с большей вероятностью могут быть диагностированы с олигоартритом и могут испытывать воспаление глаз, состояние, называемое увеитом. Олигоартрит обычно развивается в возрасте 6 лет. При постановке диагноза часто участвует только один сустав, и обычно он является суставным в ноге, например, коленом или лодыжкой.
Если ваш ребенок получил положительный результат для определенного антитела в крови, называемого антиядерным антителом, у него есть наибольший риск развития воспаления глаз и он будет тщательно контролироваться офтальмологом. По сравнению с другими типами ювенильного идиопатического артрита. дети с олигоартритом менее подвержены серьезным проблемам связанными с суставами.
По критериям ювенильного идиопатического артрита олигоартрит разбит на две группы. Дети, у которых артрит ограничивается четырьмя или меньшими конечностями, попадают в категорию:
Персистирующий олигоартрит. Поражается от 1 до 4 суставов одновременно.
Распространяющийся олигоартрит. Воспаление охватывает больше 5 суставов.
Особенности олигоартрита:
Анализ крови выявляет повышенный цитоз;
Рентген не показывает суставных изменений, характерных для не воспалительных заболеваний.
Существуют два типа олигоартрита:
Женский тип. Проявляется у девочек до 5 лет, чаще всего поражает голеностоп, колени и кисти рук. Поясница и тазобедренные суставы не страдают, еще может проявляться воспаление в шее, пальцах, челюсти.
Мужской тип. Возникает у мальчиков в подростковом возрасте, сказывается на тазобедренных суставах, стопах. Может спровоцировать спондилоартропатию – воспаление соединительной ткани из-за поражения позвоночника, крестца, периферических суставов.
Виды олигоартрита:
Реактивный тип. Причиной называют воспаление кости в результате инфицирования хламидиями или болезнями, вызывающими энтероколит.
Подагрический тип. Нарушение обмена веществ, когда в суставах откладываются соли мочевой кислоты – ураты.
Гнойный тип. Развивается температура, воспаление тканей вокруг больного сустава.
Псориатический тип. Возникает на фоне псориаза – поражения кожи.
С отложением солей. Возникает обычно у пожилых людей, поражает коленные суставы
С ревматической лихорадкой. Может проявиться после перенесенной ангины, фарингита, скарлатины.
С развитием в периферических суставах. Проявляется в локтевых, плечевых сочленениях, фалангах.
Как проявление онкологии. Боли в суставах могут возникать на фоне лейкоза, лимфолейкоза, лимфомы.

2. Полиартрит:

Продолжение статьи: перейдите по ссылке Статьи.
Олигоартрит что это у детей
Вначале больные жалуются на скованность по утрам, утомляемость, особенно после школы, боль и опухание суставов к концу дня. Пораженный сустав часто бывает теплым на ощупь, движения в нем ограничены и вызывают боль, но краснота обычно отсутствует.
Олигоартрит характеризуется преимущественным поражением коленных и голеностопных суставов. Поражение суставов рук наблюдается редко. Тазобедренные суставы вначале почти всегда остаются интактными, но позднее, особенно при полиартрите, также вовлекаются в процесс, что зачастую служит первым признаком ухудшения течения болезни. Для полиартрита характерно поражение не столько крупных, но и мелких суставов.
Воспаление часто захватывает до 20-40 суставов, хотя достаточно поражения только 5 суставу и более, чтобы отнести данную патологию к сопутствующей форме ювенильного ревматоидного синдрома. Это заболевание по своим проявлениям напоминает ревматоидный артрит взрослых. Появление ревматических узелков на разгибательных поверхностях локтей и над ахилловым сухожилием указывает на тяжелое течение болезни.
Микрогнатия (недоразвитие нижней челюсти) отражает хроническое поражение височно-нижнечелюстных суставов. Нередко в процесс вовлекаются межпозвоночные суставы шейных позвонков, что грозит подвывихом атлантоосевого сустава.
При системной форме ювенильного ревматоидного артрита с самого начала отмечаются поражения внутренних органов: гепатоспленомегалия, лимфаденопатия и воспаление серозных оболочек (например, перикардит). Эта форма характеризуется ежедневным подъемом температуры тела до 39 °С и выше, иногда с падением ее до субнормальных величин. Гектическая лихорадка продолжается минимум 2 нед.
Каждый подъем температуры обычно сопровождается пятнистыми высыпаниями на коже. Эти быстро исчезающие пятна розовато-оранжевого цвета имеют линейную или кольцевую форму, 2-5 мм в диаметре и локализуются чаще всего на туловище и проксимальных частях конечностей. Легкое касание неповрежденной кожи ногтем вызывает новые высыпания (феномен Кебнера). Этот признак позволяет подозревать синдром Стилла.
Диагностике ювенильного ревматоидного артрита значительно помогают критерии его классификации, разработанные Американской коллегией ревматологов с учетом характера его течения, а также исключение других заболеваний суставов. Какого-либо патогномоничного признака, общего для всех форм ювенильного ревматоидного артрита, не существует. Однако классическая гектическая лихорадка в сочетании с характерной сыпью и явным артритом достаточно убедительно свидетельствует о синдроме Стилла.
Диагноз основывают на данных анамнеза и результатах физикального обследования, подтверждающих наличие артрита. Повышение СОЭ, появление С-реактивного белка в крови, лейкоцитоз, тромбоцитоз и анемия, характерная для хронических, заболеваний, подтверждают диагноз.
Ювенильный артрит у детей
В России ювенильный артрит у детей достаточно распространен. Согласно статистике, ему подвержен каждый тысячный ребенок. Заболевание не щадит даже младенцев. Чаще детский ювенильный артрит встречается среди девочек (примерно в 2 раза).
После первого эпизода болезнь быстро прогрессирует, поэтому ранняя диагностика при ювенильном артрите имеет определяющее значение.
Причины ювенильного артрита у детей
Ювенильный артрит у детей относят к группе аутоиммунных заболеваний, поскольку он оказывает системное влияние на организм ребенка. Иммунные клетки больного ошибочно воспринимают его собственные клетки как “вражеские”, болезнетворные агенты, и атакуют их. При этом целостность соединительной ткани нарушается. Чаще всего страдают суставы, однако болезнь активно влияет на глаза, сердце, легкие, почки, пищеварительную и другие системы организма.
Ювенильный артрит у подростков и детей может “спать” годами, дожидаясь иммунного скачка, поэтому его важно отличать от реактивного и других видов артрита, которые могут обостряться в детском и подростковом возрасте вследствие болезней.
Симптомы ювенильного артрита у детей
Отличительным симптомом ювенильного артрита у детей считается наличие постоянных болей (ноющих, простреливающих, распирающих) в локтевых, плечевых или коленных суставах. Реже ювенильный артрит начинается с голеностопных и плюсневых суставов, пояснично-крестцового отдела позвоночника, лучезапястных и других сочленений рук. При ювенильном хроническом артрите у детей поражения почти всегда симметричны.
При суставной форме (примерно 3-4 из 5 случаев) наблюдаются такие симптомы ювенильного артрита у детей, как:
Суставно-висцеральная (системная) форма детского ювенильного артрита может заявлять о себе:
Дети старшего возраста уже способны рассказать взрослым, что и где болит. Ювенильный артрит у подростков диагностировать проще всего.
У детей же от 1 до 3 лет наличие воспалительного процесса определяется обычно не со слов ребенка, а в наблюдении за его поведением. Поэтому важно знать симптомы, причины и лечение ювенильного артрита у детей. Страдающий от ЮРА ребенок становится малоактивным. При необходимости выполнять какие-то поручения, связанные с движением, он может капризничать или раздражаться. Часто ребенок пытается прижать, “укачать”, согреть, укрыть, спрятать пораженный сустав, заметно беспокоится даже при случайных прикосновениях к нему, принимает вынужденные позы. Со стороны также наблюдается хромота, опухание сочленений.
Маленькие пациенты с детским ювенильным артритом долго отказываются вставать на ножки. Им тяжело даются развивающие игры, посадка на горшок.
Среди прочих симптомов наблюдается:
При прогрессировании ювенильного артрита у детей становятся заметны деформации в суставах, задержка роста. Обострение ЮРА с большей или меньшей интенсивностью случается на фоне практически любой инфекции.
Диагностика ювенильного хронического артрита у детей
Диагностировать ювенильный артрит у детей врачу-ревматологу помогает осмотр пациента, опрос его и его родителей, а также лабораторные и инструментальные исследования.
В числе первых проводятся следующие анализы:
Для дифференциальной диагностики и выявления висцеральных осложнений ювенильного артрита у детей (системных поражений) может быть назначена компьютерная, магнитно-резонансная томография, электрокардиография, УЗИ, рентген суставов и грудной клетки, туберкулиновая проба. Все дети проходят обязательный осмотр у офтальмолога при помощи щелевой лампы.
Клинически и лабораторно детский ревматоидный артрит отличается от взрослого и диагностируется преимущественно в возрасте до 4 лет.
Лечение ювенильного артрита у детей
Лечение ювенильного артрита у детей включает медикаментозную терапию, лечебную гимнастику, соблюдение ортопедического режима, здорового распорядка дня и полноценной диеты.
Оно направлено на купирование воспалительного процесса, борьбу с системными проявлениями и поражением органов, деструктивными изменениями суставов, а также сохранение нормальной подвижности в сочленениях
В зависимости от формы и темпов прогрессирования болезни, ювенильный артрит у детей лечится амбулаторно или стационарно.
Лечение ювенильного артрита у детей препаратами
В качестве базисной терапии применяют следующие иммуносупрессоры:
Также для снятия воспаления, болей и повышенной температуры при ювенильном артрите у детей применяются нестероидные противовоспалительные средства (НПВС):
В особо тяжелых случаях врач назначает гормональные глюкокортикоидные препараты (ГК):
Бесконтрольный прием обеих упомянутых медикаментов без назначения врача может привести к язвам желудка и тяжелым эндокринным нарушениям у ребенка.
Нелекарственная терапия ювенильного артрита
Для облегчения симптомов и сохранения функций суставов у детей применяется:
В острой фазе ювенильного артрита у подростков и детей показано обездвиживание суставов при помощи шин и других ортезов, а также соблюдение постельного режима. Широко применяются ортопедические стельки и другие приспособления.
Во время ремиссии на опорно-двигательном аппарате ребенка положительно сказывается ЛФК и лечебный массаж.
При тяжелом разрушении сустава показана хирургическая операция по его протезированию.
Прогноз при ювенильном хроническом артрите у детей
Количество детей, которым требуются вспомогательные меры при передвижении и/или самообслуживании в последнее десятилетие значительно сократилось. В 95% лечение позволяет избежать инвалидности. В числе оставшихся 5% все еще находятся дети с ранним началом заболевания, положительным ревмофактором. Ювенильный артрит у подростков имеет меньшие последствия, чем в раннем возрасте. Каждый 7-10 пациент, страдающий от воспаления сосудистой оболочки глаз, рискует утратить зрение.
О неблагоприятном прогнозе при ювенильном хроническом артрите у детей свидетельствуют следующие особенности:
Клинические рекомендации при ювенильном артрите у детей
Состояние тканей и характер поражений при ювенильном артрите могут ухудшаться и изменяться. Поэтому клинические рекомендации при ювенильном артрите у детей обязательно включают плановое наблюдение у врача и регулярные обследования для мониторинга состояния.
Когда болезнь удалось вывести в ремиссию, для профилактики обострений важно соблюдать следующие правила:
Родители должны пронаблюдать, чтобы ребенок не посещал учебные заведения “недолеченным”, до исчезновения всех симптомов инфекционных заболеваний. Клинические рекомендации при ювенильном артрите у детей должны соблюдаться на протяжении всей жизни.
Будьте бдительны, и пусть Ваши дети остаются здоровы!
Детские болезни
9.1. Ревматические болезни суставов у детей
9.1.1. Ювенильный идиопатический (ревматоидный) артрит
Ювенильный идиопатический (ревматоидный) артрит (ЮИА) — хроническое, тяжелое прогрессирующее заболевание детей и подростков с преимущественным поражением суставов неясной этиологии и сложным, аутоиммунным патогенезом, которое приводит к постепенной деструкции суставов, нередко сопровождается внесуставными проявлениями, нарушает рост и развитие ребенка, негативно влияет на качество всей жизни.
Эпидемиология
Частота составляет 1–3 на 10 тыс. детей в год. В Европе и Северной Америке ЮИА встречается чаще, чем в Азии. Распространенность ЮИА составляет примерно 6 на 10 тыс. детей, у девочек встречается в 2 раза чаще, чем у мальчиков. В России распространенность ЮИА у детей до 14 лет составляет 49,57 на 100 тыс. детского населения, а в возрасте 15–17 лет ЮИА регистрируют у 121,53 на 100 тыс. подростков.
Этиология и патогенез
Этиология ЮИА неизвестна до настоящего времени. ЮИА, как и ревматоидный артрит взрослых, — мультифакториальное заболевание с полигенным типом наследования, в развитии которого принимают участие ряд наследственных и средовых факторов, среди которых определенное значение придают инфекции. О роли наследственных факторов в развитии ЮИА свидетельствует достоверно более высокое, чем в популяции, число случаев ревматоидного артрита у родственников 1-й степени родства. В монозиготных (однояйцевых) парах, где один ребенок болен ЮИА, второй близнец страдает артритом более, чем в 44%, в то время как в дизиготных — только в 4%. Выявлены ассоциации ЮИА с Аг гистосовместимости (HLA) — A2, B27, B35 и HLA DR-5, DR-8.
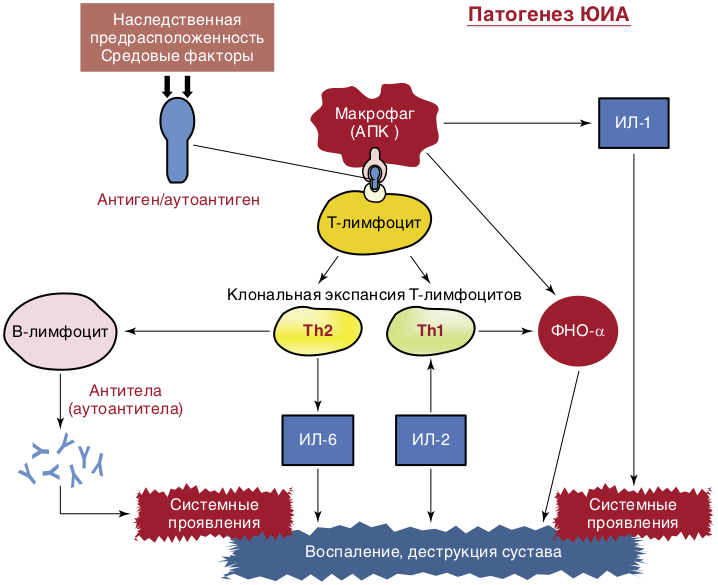
Роль средовых (инфекционных) факторов в развитии ЮИА остается в рамках гипотез. Существует множество провоцирующих факторов, запускающих механизм развития болезни. Наиболее частые — вирусная или бактериально-вирусная инфекция, травмы, инсоляция или переохлаждение, психологические стрессы и даже профилактические прививки. Предполагают также первичную патологию самой иммунной системы в развитии ЮИА. В основе заболевания лежит активация клеточного и гуморального звена иммунитета. Чужеродный или измененный собственный Аг воспринимается и обрабатывается макрофагами или другими антигенпрезентирующими клетками, которые представляют его Т-лимфоцитам, приводя к активации и пролиферации Т-лимфоцитов. Макрофаги, активированные Т-лимфоциты, фибробласты, синовиоциты вырабатывают провоспалительные цитокины, вызывающие каскад патологических изменений с развитием прогрессирующего воспаления в полости сустава и системных проявлений заболевания. Выработка большого количества аутоантител свидетельствует о вовлеченности В-клеточного звена иммунной системы. Центральный провоспалительный цитокин, который определяет активность воспалительных и деструктивных изменений в суставах, — ФНОα. Системные проявления ЮИА — лихорадка, сыпи, лимфаденопатия, похудание и другие преимущественно связывают с повышением синтеза и активностью ИЛ-1 и ИЛ-6 (рис. 9.1). Активированные лимфоциты вырабатывают большое количество протеолитических ферментов, что приводит к резорбции хряща и даже костной ткани. Деструкция всех компонентов сустава вызвана формированием паннуса, состоящего из активированных макрофагов, фибробластов, активно пролиферирующих синовиальных клеток.
Таким образом, неконтролируемые реакции иммунной системы приводят к развитию хронического воспаления, необратимым изменениям в суставах, развитию экстраартикулярных проявлений.
Классификация и номенклатура
Современные классификационные критерии были приняты постоянным комитетом международной противоревматической лиги (ILAR) в апреле 1997 г. и скорректированы в 2001 г., когда был введен объединяющий термин — «ювенильный идиопатический артрит» (ЮИА).
ЮИА определяют как артрит неустановленной этиологии, присутствующий в течение 6 нед, возникший до 16-летнего возраста, при исключении других заболеваний.
Поражение суставов в детском возрасте
Диагноз артрита ставят на основании клинической картины: припухлость или ограничение движений в суставе в сочетании со следующими симптомами:
Диагноз артрита ставят на основании клинической картины: припухлость или ограничение движений в суставе в сочетании со следующими симптомами:
Утренняя скованность типична для артрита, тогда как боль после физической нагрузки более характерна для невоспалительных заболеваний суставов. Если анамнез указывает на артрит, но клинические признаки отсутствуют, ребенка необходимо обследовать вновь при повторном появлении симптоматики.
План обследования
Всем больным с поражением суставов следует провести следующие обследования:
Помимо болей в суставах больной может предъявлять жалобы, которые могут предшествовать клинически выраженному поражению суставов: ухудшение общего состояния, слабость, утренняя скованность, похудание, субфебрильная лихорадка.
Сбор анамнеза
Больного следует расспросить о наличии за 14–30 дней до появления суставного синдрома факторов, которые спровоцировали развитие заболевания. Они включают: травму, бактериальную, вирусную (в том числе ОРВИ) инфекции, профилактическую прививку, инсоляцию, психологическую травму.
Ценную информацию можно получить при анализе сопутствующих заболеваний и их лечении. Поражение глаз: острый конъюнктивит — при реактивных артритах, увеит — при ЮРА, спондилоартрите. Неспецифический язвенный колит, болезнь Крона, гипотиреоз могут явиться причиной поражения суставов.
Следует принимать во внимание эпидемиологический анамнез. Недавнее пребывание пациента в регионах, неблагополучных по артритогенным инфекциям.
Определенное значение имеют демографические факторы — возраст начала болезни, пол пациента. Известна повышенная предрасположенность девочек пубертатного периода к развитию системной красной волчанки (СКВ) и серопозитивного варианта ЮРА, девочек раннего возраста — к развитию системного варианта ЮРА, мальчиков-подростков — к развитию ювенильного анкилозирующего спондилоартрита. При периодической болезни (амилоидозе) имеется этническая предрасположенность.
Диагностическое значение может иметь семейный анамнез. Наличие у родственников ревматических заболеваний (особенно ревматоидного артрита (РА), спондилоартрита), онкопатологии, периодической болезни (амилоидоза).
Физикальное обследование
Обследование суставов можно провести менее чем за 10 мин.
Врачу необходимо провести осмотр, пальпацию всех групп суставов. Оценить цвет кожи над суставом, местную температуру, функцию, наличие отека и боли. Следует проверить объем пассивных и активных движений в суставах.
Оценить походку. Варианты походки:
Наблюдение за походкой при ходьбе и беге. Хромота у маленького ребенка — важный диагностический ключ для выявления боли или скованности. Указания родителей на наличие хромоты обычно бывают верными, даже если у ребенка на момент осмотра хромоты нет.
Необходимо обследовать суставы на наличие припухлости. Врачу следует оценить температуру кожи над коленными и голеностопными суставами, прикасаясь к ним тыльной стороной пальцев, а затем — разницу температур симметричных участков кожи. При одностороннем воспалении суставов всегда определяют разницу температуры кожи.
Оценка подвижности суставов. В случае отсутствия болезненности в суставах при обычной амплитуде движений необходимо оценить появление боли (защитного напряжения мышц, сопротивления) при максимальной амплитуде движений. Наблюдают за асимметрией.
Шейный отдел позвоночника. Попросить больного:
Челюстно-височные суставы. Попросить:
Плечевые суставы. Попросить:
Локтевые суставы. Попросить:
Лучезапястные суставы. Проверить:
Мелкие суставы кистей рук. Попросить:
В норме пальцы легко касаются ладони.
Почти при всех заболеваниях тазобедренных суставов в первую очередь изменяется внутренняя ротация.
Коленные суставы. Попросить:
Проверить симптом баллотации надколенника. Нижние конечности сгибают в коленных суставах. Обычно касание пятками ягодиц происходит без труда. Максимально разгибают нижние конечности в коленных суставах в положении ребенка на спине.
Суставы стоп, голеностопные суставы:
Наблюдают за асимметрией при перемещении лодыжек в разных направлениях. Заметное ограничение сгибания выявляют обычно без затруднений, даже при отсутствии видимой припухлости суставов.
Проверить объем движений в поясничном и грудном отделах позвоночника. Попросить нагнуться вперед и достать пол руками (в норме расстояние от кончиков пальцев до пола не более 0–5 см). Гиперлордоз в поясничном отделе может свидетельствовать о поражении тазобедренных суставов.
Проверить наличие энтезопатий. Пропальпировать по ходу:
Лабораторные исследования
1. Общий анализ крови (гемоглобин, содержание эритроцитов, цветовой показатель, содержание тромбоцитов, лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов (СОЭ)). Нормальное количество лейкоцитов в крови не исключает септическую инфекцию, а повышенное — подтверждает диагноз. СОЭ увеличивается медленнее, чем концентрация С-реактивного белка (СРБ), но более показательна, когда необходимо отличить воспалительное происхождение суставного синдрома от невоспалительного. При первоначальном обследовании необходимо определение лейкоцитарной формулы, так как лейкоз может манифестировать суставным синдромом (обычно ночными болями).
2. Общий анализ мочи. Возможно изменение анализа мочи при пурпуре Шенляйна–Геноха, СКВ (гематурия) и энтероартритах (пиурия).
3. Цитологический анализ синовиальной жидкости.
4. Биохимический анализ крови (общий белок, белковые фракции, мочевина, креатинин, билирубин, трансаминазы, щелочная фосфатаза, кальций, фосфор, калий, железо, креатинфосфокиназа (КФК), лактатдегидрогеназа (ЛДГ)).
5. При возможности — иммунологический анализ крови (концентрация СРБ, IgA, IgM, IgG, комплимент, ревматоидный фактор (РФ), антинуклеарный фактор (АНФ), антитела к ДНК, анти-О-стрептолизин, антистрептогиалуронидазы, антицитоплазматические антитела, антитела к кардиолипинам). Во всех случаях артрита, продолжающегося более двух недель, необходимо определять антинуклеарные АТ.
6. Микробиологические исследования:
7. Иммуногенетическое обследование (локусы DR, A, B). Для ювенильного ревматоидного артрита характерно выявление HLA-А2, DRB1?04,07; для СКВ — A1, DRB1?08, для периодической болезни — DRВ1 B5.
Инструментальное обследование
Необходимо одновременное исследование симметричных суставов.
При подозрении на спондилоартрит показано исследование крестцово-подвздошных сочленений, даже при отсутствии клинических проявлений их поражения.
Нозологическая диагностика
Ювенильный ревматоидный артрит
Системный вариант ЮРА
Суставной синдром. При системном варианте с олигоартритом или отсроченным суставным синдромом — олиго-, реже ограниченный полиартрит, как правило, симметричное поражение. Поражаются преимущественно крупные (коленные, тазобедренные, голеностопные) суставы. Преобладают экссудативные изменения, в более поздние сроки развиваются деформации и контрактуры. Практически у всех больных в среднем на 4-м году болезни (а иногда и раньше) развивается коксит с последующим асептическим некрозом головок бедренных костей. В ряде случаев суставной синдром отсроченный и развивается через несколько месяцев, а иногда и лет после дебюта системных проявлений. Ребенка беспокоят артралгии и миалгии, усиливающиеся на высоте лихорадки.
Системный вариант с полиартритом — с начала болезни формируется полиартикулярный или генерализованный суставной синдром с поражением шейного отдела позвоночника, преобладанием пролиферативно-экссудативных изменений в суставах, быстрым развитием стойких деформаций и контрактур, амиотрофии, гипотрофии.
Особенности. Диагноз системного варианта ЮРА устанавливается при наличии артрита, сопровождающегося или с предшествующей документированной лихорадкой в течение минимум двух недель в сочетании с двумя и более признаками: сыпь, серозит, генерализованная лимфаденопатия, гепатомегалия и/или спленомегалия. Сопровождается изменениями в анализах крови: лейкоцитоз от умеренного до высокого, нейтрофилез, гипохромная анемия, тромбоцитоз, ускорение СОЭ, повышение уровней IgA, IgM, IgG, СРБ, ЦИК.
Суставной вариант ЮРА
Суставной синдром. Симметричный олиго- или полиартрит с поражением крупных и мелких суставов (коленных, лучезапястных, голеностопных, а также мелких суставов кистей и стоп), включая височно-челюстные сочленения и шейный отдел позвоночника или асимметричный олигоартрит. Структурные изменения в суставах развиваются в течение первых 6 месяцев болезни с формированием анкилозов в мелких костях запястья уже к концу первого года болезни. У части пациентов развивается деструктивный артрит, в основном в тазобедренных и челюстно-височных суставах.
Особенности. Развивается в возрасте от 1 года до 15 лет. Чаще болеют девочки. Начало — подострое, хроническое. Сопровождается изменениями в анализах крови: умеренный лейкоцитоз, ускорение СОЭ, повышение уровней IgA, IgM, IgG, СРБ, ЦИК, у части детей выявляется РФ, АНФ. Имеется риск развития увеита.
Реактивные артриты
Суставной синдром. Развивается через 1,5–2 недели после перенесенных инфекционных заболеваний мочеполовых органов, вызванных хламидиями, или диареи, вызванной иерсиниями, сальмонеллами, шигеллами и др. Характерно асимметричное поражение суставов, чаще нижних конечностей: коленных, голеностопных, мелких суставов стоп; развитие одностороннего сакроилеита, тендовагинита пяточного сухожилия и подошвенного фасциита, периоститов пяточных бугров.
Особенности. Симптомокомплекс, включающий уретрит, конъюнктивит, артрит, поражение кожи и слизистых оболочек (дистрофия ногтей с кератозом, кератодермия на подошвах и ладонях), наличие HLA-B27, получил название болезнь Рейтера.
Энтероартриты
После энтеробактериальных инфекций (иерсиниоз, сальмонеллез, кампилобактерная инфекция) иногда развивается тяжелый артрит, трудно дифференцируемый от септического артрита. Примерно у 10% детей после разрешения сальмонеллезной инфекции развивается суставной синдром. Типичная клиническая картина энтероартритов включает следующие проявления: заболевание проявляется в виде полиартрита (нехарактерно для септического артрита). Иерсиниоз может протекать с лихорадкой, сыпью, артралгиями, артритом, высокими лабораторными показателями активности и может являться «маской» системного варианта ЮРА. Характерной особенностью иерсиниоза является шелушение кожи ладоней и стоп. Дети дошкольного возраста болеют очень редко. Как правило, поражаются крупные суставы нижних конечностей (коленные, голеностопные), но также могут поражаться и мелкие суставы пальцев стоп и кистей рук. Часто бывает повышенная температура тела. СОЭ и концентрация С-реактивного белка в сыворотке крови могут быть значительно повышены. Предшествующую диарею или боли в животе отмечают только примерно у 50% больных. Энтероартрит может также проявляться как более постепенно развивающийся моноартрит.
Септический артрит
Суставной синдром. Начинается остро. Чаще протекает как моноартрит, с выраженной интоксикацией, повышением температуры, острофазовых показателей воспаления, что не типично для олигоартрита с ранним началом.
Особенности. Точный (практически в 100% случаев) диагностический критерий септического артрита — сочетание повышения температуры тела более 38,5 °C и концентрации С-реактивного белка в сыворотке крови выше 20 мг/л. Наличие точного диагностического критерия необходимо, так как при септическом артрите всегда показано лечение. Даже при отсутствии перечисленных симптомов пункция сустава обычно не показана.
Острая ревматическая лихорадка
Суставной синдром. Полиартралгии без видимых изменений в суставах, ревматический артрит — симметричное поражение крупных суставов нижних конечностей без деформаций, носит мигрирующий характер, быстро купируется на фоне противовоспалительной терапии нестероидными противовоспалительными препаратами (НПВП) и глюкокортикостероидами (ГК). Развивается через 1,5–2 недели после острой стрептококковой инфекции.
Особенности. При подозрении на ревматическую лихорадку на основании клинических проявлений следует определить антистрептолизин в сыворотке крови и провести ЭКГ и рентгенографию органов грудной клетки. Нормальный титр антистрептолизина исключает ревматическую лихорадку.
Псориатический артрит
Суставной синдром. Асимметричный олиго- или полиартрит с поражением дистальных межфаланговых суставов кистей и стоп или крупных суставов — коленного, голеностопного. Развивается тяжелый деструктивный (мутилирующий) артрит с резорбцией костной ткани, анкилозами; сакроилеит и спондилоартрит в сочетании с поражением периферических суставов. Для характеристики артрита используют следующие критерии: возраст начала, характер артрита (симметричный или асимметричный); течение артрита (олиго- или полиартрит); наличие АНФ, увеит.
Особенности. Как правило, выявляются псориатические изменения кожных покровов и ногтей. Диагноз следует заподозрить у детей с псориазом и артритом; а также у детей с артритом и семейным анамнезом, отягощенным по псориазу у родственников первой линии родства, с дактилитом и другими поражениями ногтевой пластинки.
Энтезитный артрит
Суставной синдром. Для характеристики артрита используют следующие критерии: возраст начала, характер суставного поражения (поражены мелкие или крупные суставы); артрит аксиальный, симметричный или прогрессирует в полиартрит.
Особенности. Артрит сочетается с энтезитом или артрит с двумя и более из следующих критериев: боли в илеосакральных сочленениях; боли в позвоночнике воспалительного характера; наличие HLA-B27; наличие в семейном анамнезе переднего увеита с болевым синдромом, спондилоартропатий или воспалительного заболевания кишечника; передний увеит, ассоциированный с болевым синдромом, покраснением глазного яблока или светобоязнью.
Ювенильный анкилозирующий спондилоартрит
Суставной синдром. Поражение суставов нижних конечностей, преимущественно тазобедренных и коленных.
Особенности. Наличие HLA-B27, энтезопатий. Симптомы поражения позвоночника и крестцово-подвздошных сочленений появляются обычно спустя несколько лет. Прогрессирующая деструкция хряща с анкилозированием илеосакрального сочленения.
Системная красная волчанка
Суставной синдром. В начальный период болезни — полиартралгии летучего характера и несимметричное поражение суставов. В разгар болезни — симметричное поражение суставов, не сопровождающееся эрозиями и стойкими деформациями, утренней скованностью.
Особенности. Подтверждается наличием типичной эритемы лица, полисерозита (чаще плеврита), нефрита, поражения ЦНС, лейкопении и тромбоцитопении, волчаночного антикоагулянта, антинуклеарного фактора, антител к ДНК, антифосфолипидных антител.
Системная склеродермия
Суставной синдром. Артралгии, переходящие в подострый или хронический артрит, суставы поражаются симметрично. В процесс вовлекаются мелкие суставы кистей и лучезапястные суставы с минимальными экссудативными проявлениями, но выраженным уплотнением мягких тканей, развитием сгибательных контрактур, подвывихами.
Особенности. Сочетается с характерными кожными и рентгенологическими изменениями.
Продолжение читайте в следующем номере.
Е. И. Алексеева, доктор медицинских наук, профессор
Т. М. Бзарова
НЦЗД РАМН, Москва